Ao decidir sobre embargo de declaração em processo ajuizado pelo Conselho Regional do Rio Grande do Sul (Cremers) e pelo Sindicato dos Médicos do Rio Grande do Sul (Simers), a Primeira Turma do Superior Tribunal de Justiça (STJ) decidiu, no dia 22 de novembro, que os fisioterapeutas poderão realizar diagnóstico e prescrever tratamentos nas suas áreas de atuação, desde que não invadem a lei do ato médico. De acordo com o voto-vista, apresentado pelo ministro Benedito Gonçalves a aprovado pela turma, o fisioterapeuta pode realizar tais atividades, mas “sem ingressar no campo médico”.
Com essa decisão, os ministros deram parcial provimento ao recurso especial interposto pelo Sindicato Médico do Rio Grande do Sul (Simers) e pelo Conselho Regional de Medicina do Rio Grande do Sul (CRM-RS) contra acórdão do Tribunal Regional Federal da 4ª Região (TRF4).
Ato Médico – O Simers e o CRM-RS ajuizaram ação para impugnar resoluções do Coffito sob o argumento de que elas autorizavam fisioterapeutas e terapeutas ocupacionais a prescrever ou realizar exames de forma independente – o que invadiria a esfera privativa dos médicos e colocaria em risco a saúde das pessoas.
A ação tramitou no Tribunal Regional Federal da 4ª Região e subiu para o Superior Tribunal de Justiça. Em julho, o relator do recurso, ministro Gurgel de Faria, observou que o Decreto-Lei 938/1969, em seus artigo 3º e 4º, reservou ao fisioterapeuta e ao terapeuta ocupacional a execução de métodos e técnicas fisioterápicos, terapêuticos e recreacionais, mas não os autorizou a receber demanda espontânea, requisitar exames, fazer diagnóstico ou prescrever tratamentos.
No mesmo sentido, o magistrado lembrou que o STJ, com base em precedente do Supremo Tribunal Federal (STF), decidiu que ao médico cabe a tarefa de diagnosticar e de prescrever tratamentos, e ao fisioterapeuta e ao terapeuta ocupacional, diferentemente, compete a execução das técnicas e dos métodos prescritos (REsp 693.454).
Gurgel de Faria também reformou parcialmente o acórdão do TRF4 para declarar a ilegalidade de trechos de algumas resoluções do conselho que possibilitavam aos profissionais a ele vinculados realizar diagnóstico, prescrever ou realizar exames sem assistência médica, ordenar tratamento e dar alta terapêutica, atividades reservadas aos médicos.
O Coffito apresentou embargo de declaração, o qual foi julgado pela Primeira Turma do Superior Tribunal de Justiça (STJ) esta semana. Nesta decisão, foi decidido que o fisioterapeuta pode diagnosticar e prescrever, desde que não invada o ato médico.
A Coordenação Jurídica do CFM está acompanhando o processo e dará apoio ao Cremers e ao Simers no que for necessário.
Saiba mais sobre esse processo no acórdão do REsp 1.592.450.
Com informações do STJ
Defasagem em valores pagos é de até 17 mil %
Foto: Rovena Rosa/Ag. Brasil
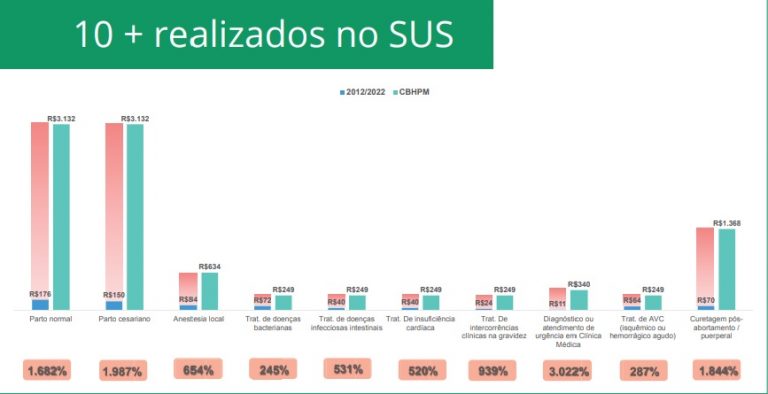
Pelo menos 84% dos procedimentos realizados no Sistema Único de Saúde (SUS) que preveem algum tipo de remuneração aos profissionais – entre eles médicos, enfermeiros e auxiliares – não tiveram nenhum reajuste nos últimos dez anos. É o que mostra levantamento exclusivo do Conselho Federal de Medicina (CFM). O trabalho identificou ainda uma defasagem de até 17.270% em alguns procedimentos quando comparados à mais recente edição da Classificação Brasileira Hierarquizada de Procedimentos Médicos (CBHPM), uma tabela utilizada como referência para o cálculo de honorários médicos em todo o País.
Para o presidente do CFM, José Hiran Gallo, a não correção dos valores pagos aos profissionais não prejudica apenas os médicos, mas igualmente os pacientes e as instituições filantrópicas conveniadas ao SUS. “Há mais de 40 anos a Tabela SUS é padrão de referência para pagamento dos serviços prestados por estabelecimentos conveniados e filantrópicos que atendem a rede pública de saúde. Para oferecer uma remuneração melhor e manter o médico vinculado ao emprego, esses hospitais e as prefeituras acabam contraindo dívidas para complementar os honorários para além de suas capacidades”, alertou.
Procedimentos – Entre os atendimentos mais frequentes no SUS, como o parto normal, por exemplo, a equipe envolvida no atendimento (médicos e enfermeiros) recebia, em 2012, R$ 175,80 a cada Autorização de Internação Hospitalar (AIH) aprovada. Dez anos depois, o valor ainda é o mesmo e é 1.682% inferior ao referenciado pela CBHPM (R$ 3.132), ou cerca de 80% abaixo do que poderia ser pago se corrigido por índices inflacionários, como o Índice Nacional de Preços ao Consumidor Amplo (IPCA) e o Índice Nacional de Preços ao Consumidor (INPC). Se o fator de correção fosse o salário mínimo, o montante chegaria a pelo menos R$ 343.
Situação semelhante acontece no pagamento pelo tratamento de doenças infecciosas intestinas e de insuficiência cardíaca. Desde 2012, cerca de R$ 40 são destinados aos profissionais para qualquer um destes atendimentos. Pela CBHPM, a cifra está defasada em aproximadamente 530% e, quando comparada com os principais índices de inflação acumulados no período, em 84%. Aplicados estes índices, estima-se que o pagamento por despesas com este tipo de internação alcançasse até R$ 250.
A maior defasagem, de 17.270%, foi encontrada nos pagamentos feitos pela retirada de cateter de longa permanência semi ou totalmente implantável. Há pelo menos dez anos, o SUS pagou R$ 5,34 por procedimento. Embora não seja muito frequente – são cerca de 85 atendimentos desta natureza ao mês em todo o País –, se utilizado o valor integral indicado na CBHPM, o médico responsável deveria receber hoje R$ 928. Outro procedimento que demonstra a disparidade dos honorários médicos é retirada de um linfonodo, conhecido popularmente como íngua. Geralmente é realizado como forma de biópsia para diagnóstico da patologia, que pode ser desde uma doença inflamatória, infecciosa ou até neoplásica. Na Tabela SUS, R$ 19,45, enquanto a referência na classificação hierarquizada chega a R$ 3.280 – uma defasagem estimada em 16.760%.
Perdas acumuladas geram problemas para hospitais filantrópicos
Para o CFM, a alta, acima da inflação, de alguns produtos e serviços fundamentais para o funcionamento dos hospitais é elemento que demonstra a necessidade urgente de uma correção mínima dos valores referenciados na Tabela SUS. Não por acaso, dados da Confederação das Santas Casas, Hospitais e Entidades Filantrópicas (CMB) mostram que 315 instituições tiveram que encerrar os serviços no País por não ter verba sufi ciente para continuar operando. Outras 752 instituições filantrópicas estão extremamente endividadas.
Segundo o 1º secretário do CFM, Hideraldo Cabeça, os hospitais filantrópicos respondem por mais da metade de todos os atendimentos do SUS feitos hoje no País. “Apesar disso, a Tabela do SUS cobre, em média, 60% dos custos efetivos dos procedimentos realizados pelas filantrópicas”, destacou. Dados da CMB indicam ainda que o atual crédito consignado dessas instituições atingiu R$ 10 bilhões, com prestação mensal aos bancos de R$ 115 milhões.
“A medicina evolui de forma dinâmica com a incorporação de novos procedimentos e novas tecnologias. O descongelamento e a reposição das perdas acumuladas dentro da Tabela SUS são, portanto, fundamentais para manter o equilíbrio financeiro do setor”, comenta Cabeça.
Segundo o estudo do CFM, os honorários na Tabela SUS sofreram, em média, uma correção de 11,5% nos últimos dez anos. No mesmo período, no entanto, as despesas do Ministério da Saúde com a chamada judicialização de medicamentos saltaram 92% e os repasses para cobrir as internações hospitalares 42%, por exemplo.
A Tabela SUS unifica os procedimentos ambulatoriais e hospitalares em uma única “lista”. Atualmente ela descreve e prevê os valores de remuneração para hospitais e profissionais em 4.320 procedimentos, desde atendimentos ambulatoriais até cirurgias mais complexas, como transplantes.
Poucos procedimentos receberam reajustes
 Ao longo da última década, o Ministério da Saúde anunciou alguns reajustes dos valores pagos ao título de Serviços Ambulatoriais (SA), Hospitalares (SH) ou Profissionais (SP) previstos na Tabela SUS. Um dos mais recentes aconteceu em junho deste ano, quando o órgão definiu as cirurgias prioritárias no SUS e corrigiu os valores de 54 procedimentos.
Ao longo da última década, o Ministério da Saúde anunciou alguns reajustes dos valores pagos ao título de Serviços Ambulatoriais (SA), Hospitalares (SH) ou Profissionais (SP) previstos na Tabela SUS. Um dos mais recentes aconteceu em junho deste ano, quando o órgão definiu as cirurgias prioritárias no SUS e corrigiu os valores de 54 procedimentos.
As prioridades, segundo a Portaria GM/MS nº 1.388/22, foram estabelecidas a partir da “grande demanda reprimida e causas de filas de espera significativas, compondo, portanto, gargalos ao provimento do cuidado”. A lista inclui uma série de cirurgias, como a de varizes; tratamento cirúrgico de deformidade da coluna; artroplastia de revisão ou reconstrução do quadril; vasectomia; laqueadura tubária, entre outros.
Segundo avaliou o CFM, em 45 tipos de cirurgias houve reajuste de 43%. Três procedimentos de vitrectomia (cirurgia oftalmológica que consiste na retirada do vítreo do globo ocular) sofreram reposição de 65% e outros dois relacionados à correção cirúrgica do estrabismo aumentaram em 140%.
Outro procedimento que também aumentou neste mesmo patamar foi a pan-fotocoagulação de retina a laser, passando de R$ 72 para R$ 172. Mesmo constando no rol de “grande demanda reprimida”, o SUS realizou na década menos de 20 cirurgias desse tipo ao mês.
Minoria – Entre os 1.683 procedimentos ativos na Tabela SUS com valores atribuídos aos profissionais, apenas 273 (16%) foram reajustados ao longo de 10 anos. Os percentuais foram de 12% (gastroplastia vertical com banda) a 1.213% (segmentectomia, quadrantectomia e setorectomia de mama em oncologia). Apenas um procedimento teve redução: a drenagem de hemorragia de coroide, uma cirurgia oftalmológica hospitalar, passou de R$ 179,20 para R$ 140 (-22%).
Quando confrontados com os principais índices inflacionários, observa-se que, tomando como referência o IPC Brasil, 55 procedimentos alcançaram valor compatível ou superior à inflação acumulada no período; pelo IPCA e INPC, 54 tiveram reajuste mínimo; pelo salário mínimo, 53 chegaram a um valor compatível ou superior ao reajuste acumulado; e pela CBHPM, somente 39 procedimentos alcançaram valor compatível ou superior ao indicado na edição 2020 da publicação.
Do grupo de atendimentos que superaram o valor referenciado pela CBHPM, porém, 25 possuem produção inferior a 10 atendimentos por mês. Outros 11 registraram entre 10 e 100 atendimentos ao mês e somente três procedimentos cardiológicos apresentaram volume de produção significativa. São eles a troca valvar, com revascularização miocárdica (com média de 160 atendimentos por mês), a plástica valvar e/ou troca valvar múltipla (220 atendimentos) e a revascularização miocárdica, com uso de extracórporea (1.380 atendimentos).
CBHPM traz parâmetro para remuneração médica no País
 A CBHPM é uma publicação com os selos do CFM e da Associação Médica Brasileira (AMB) que consolida e classifica de forma hierarquizada os procedimentos realizados na medicina brasileira. A cada edição, novos procedimentos são incorporados e outros são extintos, atendendo à necessária dinâmica da prática médica.
A CBHPM é uma publicação com os selos do CFM e da Associação Médica Brasileira (AMB) que consolida e classifica de forma hierarquizada os procedimentos realizados na medicina brasileira. A cada edição, novos procedimentos são incorporados e outros são extintos, atendendo à necessária dinâmica da prática médica.
Antes da CBHPM, cada operadora criava seus próprios códigos e procedimentos de acordo com seus interesses específicos, sem critérios claros e sem qualquer conceito de hierarquização. As empresas deixavam de reajustar os honorários médicos, gerando forte desequilíbrio econômico no sistema, sendo este, ainda hoje, o principal problema vivido pelo médico no sistema suplementar de saúde.
Após muita luta por parte das principais entidades médicas nacionais, entre elas o CFM e a AMB, em 2003 foi criada a CBHPM, que nasceu a partir de metodologia desenvolvida pela Fundação Instituto de Pesquisas Econômicas da Universidade de São Paulo (FIPE-USP). Seu objetivo é hierarquizar os procedimentos médicos existentes no País, servindo como referência para operadoras de planos de saúde, médicos, clínicas, hospitais e outros prestadores de serviço nas negociações de remuneração.
A adoção da CBHPM como parâmetro mínimo de referência para o pagamento dos honorários é uma reivindicação histórica da classe médica. Nos últimos anos, embora tenha também sido utilizada para nominar os atos médicos constantes da Terminologia Única da Saúde Suplementar (TUSS), sua aplicação é condicionada à livre negociação. Em alguns casos, operadoras de planos de saúde utilizam edições desatualizadas ou aplicam descontos pré-fixados de até 30% aos valores por ela referenciados.
Discussões sobre responsabilidade ética, civil e penal encerram III Congresso Virtual
A responsabilidade ética, civil e penal do médico foram temas das palestras que encerraram o III Congresso Virtual Brasileiro de Direito Médico, evento promovido pelo Conselho Federal de Medicina (CFM), nos dias 23 e 24 de novembro. Durante o segundo painel do evento, os participantes tiveram a oportunidade de compreender melhor os possíveis desdobramentos judiciais advindos da relação médico-paciente.
ASSISTA AQUI as palestras do segundo dia do evento.
A responsabilidade civil do médico, ou seja, a obrigação imposta a ele de ressarcir os danos sofridos pelo paciente, foi o tema trazido pelo advogado e professor da Pontifícia Universidade Católica de São Paulo (PUC-SP), Nelson Nery Júnior. O professor abordou em sua conferência, a questão sob o prisma da recusa terapêutica, e comentou as normas que regem o tema e o que vem sendo praticado nos tribunais.
Ao elogiar o CFM pela edição de sua Resolução nº 2.232/2019, que estabelece normas éticas para a recusa terapêutica por pacientes e objeção de consciência na relação médico-paciente, ele destacou a importância do consentimento livre e esclarecido como instrumento de proteção do médico e também de autonomia e dignidade do paciente.
“No consentimento informado, cabe ao médico dizer tudo que pode acontecer, além dos prós e contras de um tratamento ou cirurgia sugeridos. Esse é o primeiro dever do médico, isto é, a transparência na relação médico-paciente”, disse. “Mas qual a relação entre a responsabilidade civil e a recusa terapêutica?!”, atentou. Segundo ele, no Direito Civil existe um tratamento de indenização por dano decorrente de erro, dolo ou culpa e que envolve três elementos básicos.
“Primeiro, é preciso que tenha havido um ato jurídico – alguém praticou ou se omitiu em praticar algo, o que chamamos de responsabilidade por comissão ou omissão. Segundo, é preciso comprovar que existe um dano. O terceiro elemento é comprovar que esse dano tenha decorrido desse fato, o que chamamos de nexo de causalidade”, disse.
Ética e pena – Por sua vez, as possíveis implicações advindas de infrações éticas foram apresentadas pelo advogado e professor da PUC Campinas, Henderson Fürst. Para ele, são inúmeros os desafios impostos aos médicos, que precisam “lidar com valores fluidos em uma pós-modernidade complexa e que se encontra em franco desenvolvimento de técnicas de atuação com seres humanos”.
“As situações que chegam às sindicâncias ético-profissionais nos Conselhos Regionais de Medicina (CRMs) são tão inimagináveis, que os conselheiros às vezes têm um verdadeiro desafio na mão. Nesse sistema complexo de valores, de avanços sociais, midiáticos, de comunicação em massa e das próprias expectativas do paciente sobre a medicina, o médico se encontra também vulnerável, num contexto de hiperjudicialização”, disse.
Este fenômeno da hiperjudicialização da relação médico-paciente, avalia o jurista, propiciou o que ele chama de “técnica de constrangimento do médico” e que consiste na apresentação de reclamações imotivadas aos CRMs. “É fundamental que os CRMs estejam com as portas abertas para ouvir a sociedade. Mas é necessário também estar atento para o fato de que os profissionais lidam com vidas e também estão atuando com uma grande pressão sobre os ombros”, alertou.
Na última palestra da noite, o promotor de Justiça em São Paulo, Cleber Masson, abordou a responsabilidade do médico sob a perspectiva penal. “Vamos imaginar que o paciente tenha um câncer numa região muito sensível, em estado avançado, e o médico, cumprindo todos os protocolos e envidando todos os esforços possíveis, fez tudo o que ele podia fazer. Mesmo assim, o paciente veio a falecer. Existe culpa do médico? É evidente que não. A culpa é da própria ciência, que não evoluiu ao ponto de resolver aquela situação de forma totalmente eficaz”, conta, ao exemplificar alguns casos que chegam ao Judiciário.
Cleber Masson esclareceu que qualquer denúncia movida contra um médico, ou qualquer outro indivíduo, é preciso que se descreva detalhadamente o eventual dolo. “Em que consistiu a culpa, o que foi imprudência, qual foi a conduta negligente? Além de dar seriedade e credibilidade a uma acusação, esse detalhamento permite que a pessoa processada tenha condições de exercer sua ampla defesa”, pontuou.
ACOMPANHE AQUI as palestras do primeiro dia do evento.
Fonte: Portal CFM, em 25.11.2022.
